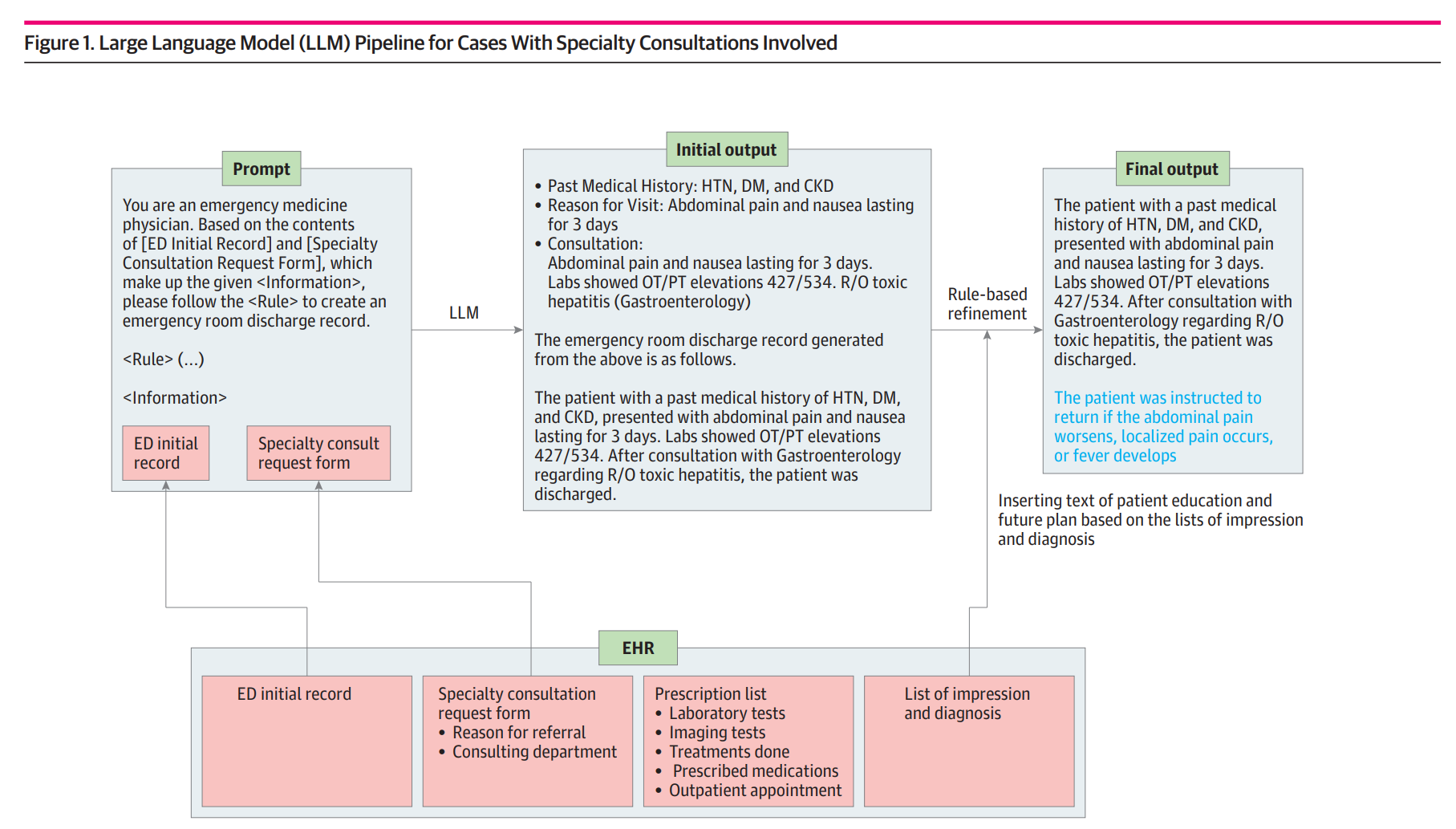
최근 글로벌 기술계와 의료계를 뒤흔든 소식이 하나 있었습니다. OpenAI 의 최신 추론 모델인 o1 이 응급실 환자 진단 테스트에서 67% 의 정확도를 기록하며, 동시대에 진료한 선별 진료 의사들의 50~55% 정확도를 넘어섰다는 결과입니다. 이 수치는 단순히 숫자놀음이 아니라, 인공지능이 이제 의사의 영역인 복잡한 진단 과정에서도 유의미한 경쟁력을 갖게 되었음을 시사하는 강력한 신호로 받아들여지고 있습니다. 특히 응급실처럼 시간이 중요하고 판단의 정확도가 생명을 가르는 환경에서 AI 가 인간을 앞섰다는 점은 많은 이들에게 놀라움과 동시에 기대감을 불러일으켰습니다.
하지만 이 결과를 맹목적으로 믿기 전에 한 번쯤 멈춰서 생각해보아야 할 지점들이 있습니다. 전문가들은 이 연구가 가진 한계와 데이터 편향 가능성을 지적하며, 단순히 AI 가 이겼다고 결론 내리기에는 무리가 있을 수 있다고 경고합니다. 실제 임상 현장에서는 의사가 환자의 눈빛, 목소리 톤, 그리고 비언어적인 신호까지 종합적으로 파악하며 정보를 수집하지만, 이 실험에서는 AI 가 주로 텍스트로 정리된 기록에 의존했을 가능성이 큽니다. 마치 엑스레이를 보지 않고도 엑스레이 판독을 잘하는 것처럼, AI 가 가진 정보의 양과 질이 인간 의사가 직면한 상황과 완전히 동일하지 않을 수 있다는 것입니다. 즉, AI 가 이긴 것은 뛰어난 추론 능력 때문이기도 하지만, 인간이 수행해야 했던 불필요하거나 비효율적인 정보 수집 과제를 AI 가 우회했기 때문일 수도 있다는 해석이 나옵니다.
이러한 논란은 단순히 기술의 우위를 가르는 것을 넘어, 우리가 앞으로 AI 를 어떻게 활용하고 평가할지에 대한 근본적인 질문을 던집니다. AI 를 의사를 대체하는 존재로 보기보다는, 의사가 놓칠 수 있는 정보를 보완하거나 복잡한 데이터를 빠르게 정리해주는 강력한 보조 도구로 보는 시각이 더 현실적입니다. 실제로 의사의 핵심 역량은 환자와의 소통을 통해 중요한 단서를 찾아내고, 다양한 정보원을 필터링하여 최종 진단에 이르는 과정에 있습니다. AI 는 이 과정에서 방대한 데이터를 기반으로 한 확률적 추론을 제공함으로써, 의사의 판단을 돕는 새로운 파트너 역할을 할 수 있습니다.
앞으로 주목해야 할 점은 이러한 기술적 성과가 실제 병원 현장에 도입될 때 어떻게 변형될지입니다. 단순히 진단 정확도 수치만 높다고 해서 모든 환자가 AI 진단을 받는 시대가 오는 것은 아닙니다. 중요한 것은 AI 의 판단을 인간 의사가 어떻게 검증하고, 최종 결정에 어떻게 반영할지에 대한 프로세스가 정립될지입니다. 또한, AI 모델이 학습한 데이터의 편향성을 어떻게 교정할지, 그리고 실제 임상 환경에서 발생할 수 있는 예외적인 사례들을 어떻게 처리할지에 대한 논의가 이어질 것입니다. 이 기술의 진정한 가치는 인간과 AI 가 서로의 강점을 살려 협력할 때 발휘될 것이며, 그 방향성을 지켜보는 것이 향후 의료 트렌드를 이해하는 핵심 열쇠가 될 것입니다.